高壓氧挽回聲機
壯年耳中風激增

近年來,耳鼻喉科門診出現愈來愈多人求治俗稱「耳中風」的「突發性耳聾」,就連樂壇才子吳克群、日本天后濱崎步都曾經罹患此病。醫師提醒,如果耳朵突然出現悶塞、耳鳴等症狀,最好在3天之內就醫;突發性耳聾嚴重者,除了接受類固醇治療,也可以嘗試「高壓氧治療」,透過提升血液帶氧量加速組織修復,避免聽力永久受損!
年紀還不到五十 歲的老張,每到歲末年初就得承受巨大的工作壓力。某次他熬夜加班後,隔天醒來突然嚴重暈眩,整個人幾乎站不起來,接著更發現左耳聽不見任何聲音,趕緊就醫檢查後,證實罹患了突發性耳聾,左耳聽力幾乎已經完全喪失。
內耳血管堵塞 伴隨暈眩
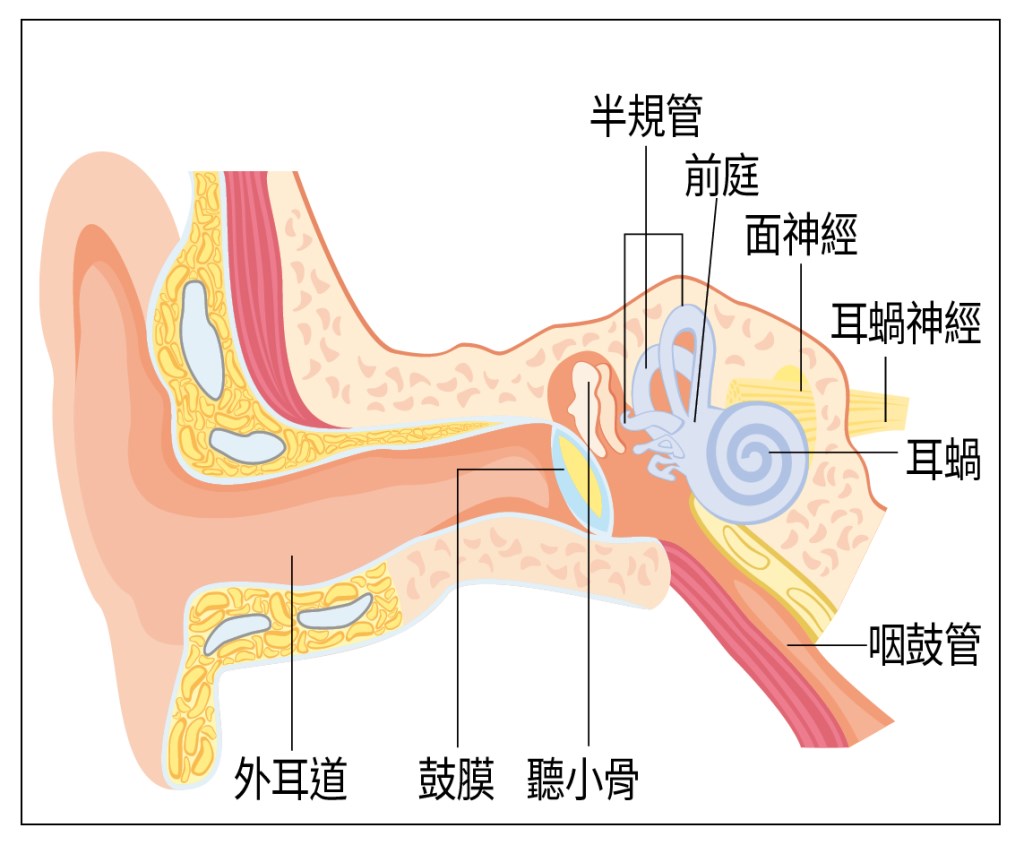
「事實上,像老張這種中壯年族群確診罹患突發性耳聾,門診中愈來愈多。」中心診所耳鼻喉科主治醫師賴建仲指出,過去門診中遇到的耳鳴或耳聾患者,多半是老化所致,但這幾年碰到許多年輕患者,因為作息不正常、工作壓力大,造成突發性耳聾,而突發性耳聾是內耳出了問題。 賴建仲解釋,內耳構造主要分成「耳蝸」與「前庭」兩個部位,耳蝸掌管聽力、前庭負責平衡,「這兩個部位是由同一條血管供應血流,這條血管比一條棉線還細,因此不論是病毒感染、外傷或是天氣過冷等狀況,都容易造成血管堵塞,進而影響聽力。」 「聽力喪失在二十分貝以下較難察覺,但若三天內聽力降低了三十分貝,就會被定義為突發性耳聾,幾乎都是單耳發作。」賴建仲表示,罹患突發性耳聾後,一開始會出現耳朵悶塞或耳鳴等比較不明顯的症狀,如果伴隨暈眩等嚴重的併發症狀,聽力喪失的狀況可能愈嚴重,「醫學上認為,聽力喪失逾七十分貝就屬於重度受傷,想要完全恢復比較困難。」 賴建仲說,一般而言,搶救聽力的黃金治療期是在一周內,如果病情拖超過三個月,喪失的聽力就可能難以挽回,「不論病情輕微或嚴重,都要立刻就醫才能及時搶救聽力。」 目前突發性耳聾的標準治療方式,是從靜脈或耳內直接注射類固醇,然而臨床上發現,仍有三分之一的病人無法恢復聽力,此時就必須依賴合併療法。其中,透過高壓氧艙進行的高壓氧治療是非常重要的方式。根據賴建仲自己的治療經驗,標準的類固醇治療加上高壓氧輔助,可以提升一半的療效。 賴建仲解釋,組織受損時,細胞需要足夠氧氣運作才能加速修復,文獻中指出,病人在「三個大氣壓」(一般所處的環境為一個大氣壓,高壓氧艙可提供三個大氣壓的環境,等於提供人體三倍的帶氧量)的環境下進行純氧供應,就可以提升細胞氧氣濃度,促進受傷組織血液灌流,加速組織修復速度。 「雖然人體的紅血球帶氧量有限,但在三個大氣壓的環境下,多出的氧氣會溶解在血漿中,隨著血液循環到全身。」中華民國高壓暨海底醫學會前理事長、現任員榮醫療體系副總院長吳怡昌指出,雖然造成突發性耳聾的原因很多,但主因就是內耳血液循環不佳,「血液流不到被堵塞的組織,造成細胞壞死、神經受損,高壓氧治療正好就可以扮演『改善內耳局部缺氧』的重要角色。」
活化吞噬細胞 消除血塊
吳怡昌說,含氧量豐富的血漿在全身循環時,就能透過「擴散作用」將氧氣帶到血管外面的組織,「就像將一滴墨水滴進一杯乾淨的水中,墨汁會逐漸往濃度低的地方擴散。」 他接著以高速公路塞車比喻,「當車禍發生後,後方的車輛就會開始回堵,就像受傷部位的血液流不過去一樣,這時除了採用替代道路紓解交通(側枝循環),血漿中的豐富氧氣透過擴散作用,也可以從側枝循環到達受傷的組織,加速組織修復與再生。」 「血管新生就像是鋪鐵道一樣,必須先整地鋪上枕木,才能架上鐵軌,而血管要能新生,唯一依靠的就是氧氣。」吳怡昌分析,這也是為何高壓氧可以用來治療癒合困難的傷口;再者,據研究顯示,高壓氧可以活化吞噬細胞(為一種防衛細胞,透過吞噬細菌及壞死細胞等有害物質,使生物的各種組織保持健康狀態),中風後腦部有血塊的病人,在病情穩定狀況下採用高壓氧輔助治療,也有助於加速血塊吸收。
身材高瘦男性 恐引氣胸
高壓氧艙最早用來協助治療潛水夫病,後來開始應用在治療嚴重傷口,甚至中風後遺症等,不過,吳怡昌提醒,雖然目前醫界已認可高壓氧為突發性耳聾的常態性標準治療模式,仍屬於一種「輔助性」治療,必須搭配主要的治療方式。 目前採用高壓氧 輔助治療突發性耳聾,一般建議療程為十次,每次需兩小時,但根據賴建仲的治療經驗,有些患者可能進行三到四次的高壓氧治療,聽力就恢復正常,因此還是要根據病人狀況調整,而以高壓氧治療突發性耳聾尚未有健保給付,十次療程費用兩萬到四萬元不等。 然而,高壓氧治療不是萬靈丹,賴建仲強調,該治療法還是要用對時間,最好在剛發病時就治療,效果比較好;另外,身材偏瘦高型的男性,恐有自發性氣胸的風險,因此採用高壓氧治療前必須經過詳細評估。吳怡昌也提醒,在接受治療前,一定要找有高壓氧治療執照的醫師進行評估,才能保障治療的安全與有效。